توضیحات
مکانیسم عمل
دوزهای استلارا
- ویال 130 mg به صورت وریدی (IV)
- سرنگ از پیش آماده شده 45 mg , 90 mg به صورت زیر جلدی (SC)
موارد مصرف
- پلاک پسوریازیس(PsO) – کودکان( 6 سال و به بالا ) و بزرگسالان ( افراد 18 سال و به بالا )
- آرتریت پسوریاتیک (PsA)– کودکان( 6 سال و به بالا ) و بزرگسالان ( افراد 18 سال و به بالا )
- کرون متوسط تا شدید (CD) – بزرگسالان ( افراد 18 سال و به بالا )
- کولیت اولسراتیو متوسط تا شدید (UC)– بزرگسالان ( افراد 18 سال و به بالا )
بیماری پلاک پسوریازیس
پلاک پسوریازیس (Psoriasis vulgaris / Plaque psoriasis)شایعترین نوع پسوریازیس است و به صورت ضایعات قرمز، برجسته و محدب با فلسهای نقرهای یا سفید روی پوست ظاهر میشود. این ضایعات معمولاً مرز مشخص با پوست سالم دارند و ممکن است خارش یا درد خفیف ایجاد کنند.
- اندازه و شکل: از چند میلیمتر تا چند سانتیمتر متغیر و اغلب به شکل لکههای ضخیم و برجسته دیده میشوند.
- محل شایع: آرنج، زانو، پوست سر، پشت و کمر، اما ممکن است در هر نقطهای از بدن ایجاد شوند.
- ویژگی کلینیکی: کندن فلسها ممکن است باعث ظاهر شدن نقاط ریز خونریزی شود
Stelara در بزرگسالان و کودکان 6 سال و به بالا مبتلا به پلاک پسوریازیس متوسط تا شدید استفاده می شود.
بیماری آرتریت پسوریاتیک:
آرتریت پسوریاتیک (Psoriatic Arthritis – PsA) یک بیماری التهابی مزمن مفصلی است که معمولاً در افرادی با پسوریازیس رخ میدهد. این بیماری باعث التهاب مفاصل، تاندونها و بافتهای اطراف مفصل شده و میتواند منجر به تورم، درد، خشکی صبحگاهی و محدودیت حرکتی مفاصل شود.
- مفاصل درگیر: ممکن است مفاصل محیطی دست و پا، ستون فقرات و مفاصل ساکروایلیاک را درگیر کند.
- ویژگیهای بالینی: در کنار علائم مفصلی، اغلب ضایعات پوستی و ناخنی پسوریاتیک دیده میشود و در برخی بیماران، تخریب مفصلی و تغییر شکل استخوانی ایجاد میشود.
Stelara در بزرگسالان و کودکان 6 سال و به بالا مبتلا به آرتریت پسوریاتیک متوسط تا شدید استفاده می شود.
بیماری کرون
بیماری کرون یک بیماری مزمن التهابی روده (Inflammatory Bowel Disease – IBD) است که میتواند هر بخشی از دستگاه گوارش از دهان تا مقعد را درگیر کند، اما شایعترین محل درگیری آخرین قسمت روده باریک (ایلئوم) و ابتدای رودهی بزرگ است.
ویژگیهای بالینی:
- التهاب دیواره روده : میتواند همه لایههای دیواره روده را درگیر کند.
- علائم شایع:
- درد شکم
- اسهال مزمن (گاهی خونی یا مخاطی)
- کاهش وزن و سوءتغذیه
- خستگی و ضعف عمومی
Stelara در بزرگسالان مبتلا به کرون متوسط تا شدید استفاده می شود.
بیماری کولیت اولسراتیو
کولیت اولسراتیو یک بیماری مزمن التهابی روده (Inflammatory Bowel Disease – IBD) است که محدود به کولون و رکتوم بوده و باعث التهاب و تشکیل زخمهای سطحی در دیواره داخلی روده میشود.
ویژگیهای بالینی:
- محل درگیری: روده بزرگ
- علائم شایع:
- اسهال مزمن، اغلب خونی و مخاطی
- درد و گرفتگی شکم
- نیاز فوری به دفع
- کاهش وزن و ضعف عمومی
Stelara در بزرگسالان مبتلا به کولیت اولسراتیو متوسط تا شدید استفاده می شود.
مصرف در بارداری و شیردهی
- دادههای جمعآوریشده از تعداد متوسطی از بارداریهای پیگیریشده پس از مواجهه با استلارا، شامل بیش از ۴۵۰ بارداری در سهماهه اول، افزایش خطر نقایص مادرزادی عمده را نشان نمیدهد.
- مطالعات حیوانی نیز اثرات مضر مستقیم یا غیرمستقیم بر بارداری، رشد جنینی/جنین، زایمان یا رشد پس از تولد نشان ندادهاند. با این حال، تجربه بالینی محدود است
- در خصوص شیردهی،دادههای محدود از مطالعات منتشر شده نشان میدهد که اوستیکینومب در شیر مادر در مقادیر بسیار کم دفع میشود
- به طور کلی توصیه می شود در صورتیکه در دوران بارداری یا شیردهی هستید، پیش از مصرف استلارا با پزشک خود مشورت کنید
درخصوص نحوه صحیح مصرف دارو به این نکات توجه کنید
Stelara برای مصرف تحت نظر و هدایت یک پزشک مجرب و در شرایط درمانی که برای این دارو در نظر گرفته شده است استفاده میشود.
- این دارو را همیشه دقیقاً مطابق دستور پزشک مصرف کنید.
- اگر در مصرف یا زمانبندی تزریقها مطمئن نیستید، حتماً با پزشک خود مشورت کنید.
- درباره زمانبندی تزریقها و قرارهای پیگیری پزشکی با پزشک خود مشورت نمایید.
نکات قبل و بعد از تزریق:
- محل تزریق را با الکل ضدعفونی کنید.
- دارو را ۱۵–۳۰ دقیقه قبل از تزریق به دمای اتاق برسانید.
- از تکان دادن شدید دارو خودداری کنید.
- بعد از تزریق، محل تزریق را بررسی کنید؛ در صورت قرمزی یا تورم شدید، با پزشک تماس بگیرید.
- اگر درد خفیف داشتید، میتوانید محل تزریق را آرام ماساژ دهید.
نحوه صحیح مصرف داروی استلارا (STELARA)برای بیماریهای پسوریازیس (PsO) و آرتریت پسوریاتیک (PsA):
- استلارا به صورت تزریق زیرجلدی (subcutaneous injection) مصرف میشود.
- محل تزریق معمولاً بازو، ران یا شکم است
دوز مصرفی
الف) پسوریازیس (PsO)بزرگسالان و کودکان 6 سال و به بالا
- دوز اولیه : بر اساس وزن بیمار تعیین میشود و و هفته صفر و هفته 4 تزریق می شود:
- وزن کمتر از 100 کیلوگرم: 45 میلیگرم
- وزن 100 کیلوگرم یا بیشتر: 90 میلیگرم
- دوز نگهدارنده: همان دوز، هر ۱۲ هفته یک بار تزریق میشود.
ب) آرتریت پسوریاتیک (PsA) بزرگسالان و کودکان 6 سال و به بالا
- دوز اولیه: بر اساس وزن بیمار تعیین میشود و هفته صفر و هفته 4 تزریق می شود:
- وزن کمتر از 100 کیلوگرم: 45 میلیگرم
- وزن 100 کیلوگرم یا بیشتر: 90 میلیگرم
- دوز نگهدارنده : همان دوز، هر ۱۲ هفته یک بار تزریق میشود.
نحوه صحیح مصرف داروی استلارا (STELARA) برای بیماریهای کرون (CD)و کولیت اولسراتیو (UC):
الف) دوز اولیه: به صورت تزریق وریدی (IV)
- بر اساس وزن بیمار تعیین میشود:
- کمتر از 55 کیلوگرم: 260 میلیگرم وریدی (2 ویال)
- 55 تا 85 کیلوگرم: 390 میلیگرم وریدی (3 ویال)
- بیش از 85 کیلوگرم: 520 میلیگرم وریدی (4 ویال)
ب) دوز نگهدارنده: به صورت زیر جلدی (SC)
- 90 میلیگرم زیرجلدی هر ۸ هفته یک بار تزریق میشود.
پزشک برنامه دقیق دوز و زمانبندی را بر اساس شرایط بیمار تعیین میکند.
اگر بیش از مقدار معین استلارا مصرف کرده اید:
درصورت مصرف یا دریافت بیش از حد استلارا، فورا پزشک یا داروساز خود را مطلع کنید. همواره جعبه بیرونی دارو را حتی اگر خالی هم باشد همراه داشته باشید.
اگر مصرف استلارا را فراموش کرده اید:
اگر یک نوبت را فراموش کردید، با پزشک یا داروساز خود تماس بگیرید. برای جبران دوز فراموش شده، دوز بعدی را دو برابر نکنید.
اگر سؤال دیگری درباره مصرف این دارو دارید، از پزشک یا داروساز خود بپرسید.
ویدیوی آموزش نحوه تزریق استلارا
تداخلهای دارویی (تداخل دارویی و غذایی)
تداخلات دارویی می تواند نحوه ی عملکرد دارو را تغییر داده و خطر بروز عوارض جانبی جدی را افزایش دهد. این یادداشت تمامی تداخلات دارویی را پوشش نمی دهد بنابراین بهتر است نام تمام داروهایی که مصرف می کنید (از جمله داروهای با نسخه و بی نسخه و محصولات گیاهی) را با پزشک خود و پزشک داروخانه در میان بگذارید و بدون تایید پزشک، مصرف هیچ دارویی را شروع یا تمام نکنید، همچنین به هیچ وجه میزان دارو را تغییر ندهید.
موارد احتیاط
قبل از مصرف Stelara، پزشک یا داروساز تان را مطلع کنید. پزشک تان قبل از هر درمان وضعیت سلامت شما را بررسی خواهد کرد. اطمینان حاصل نمایید قبل از هر درمانی پزشک تان را در جریان هر بیماری تان قرار داده اید. همچنین اگر اخیرا به فردی نزدیک بوده اید که ممکن است مبتلا به سل بوده باشد، پزشک تا را مطلع نمائید. پزشک تان قبل از مصرف Stelara، شما را معاینه خواهد کرد و از شما آزمایش سل خواهد گرفت. درصورتیکه پزشک تان تسخیص دهد که در معرض خطر سل قرار دارید، ممکن است داروهائی برای درمان آن برای تان تجویز کند.
اگر تا به حال به Stelara واکنش آلرژیک داشته اید. اگر مطمئن نیستید از پزشک تان سوال کنید.
اگر تا به حال به هر نوع سرطان مبتلا بوده اید – این امر به این دلیل است که یک سرکوب کننده سیستم ایمنی مانند Stelara، بخشی از سیستم ایمنی را تضعیف می کند که ممکن است خطر ابتلا به سرطان را افزایش دهد.
اگر عفونت دارید یا اخیرا داشته اید.
اگر ضایعات جدید یا در حال تغییر در نواحی پسوریازیسی یا روی پوست معمولی دارید.
اگر تا به حال واکنش آلرژیک به لاتکس یا تزریق Stelara داشته اید – ظرف این محصول دارویی حاوی لاستیک لاتکس است که ممکن است باعث واکنش های آلرژیک شدید در افرادی شود که به لاتکس حساسیت دارند. برای مشاهده علائم واکنش آلرژیک، به “مراقب عوارض جانبی باشید” در بخش 4 مراجعه کنید.
اگر تحت هر درمان دیگری برای پسوریازیس و/یا آرتریت پسوریاتیک قرار دارید – مانند یک سرکوب کننده سیستم ایمنی دیگر یا فتوتراپی (هنگامی که بدن شما با یک نوع نور ماوراء بنفش (UV) تحت درمان قرار می گیرد). درمان های مزبور همچنین ممکن است بخشی از سیستم ایمنی بدن را تضعیف کنند. درباره استفاده از این درمان ها همراه با Stelara مطالعه ای صورت نگرفته است. در این میان ممکن است این امر احتمال بیماری های مرتبط با یک سیستم ایمنی ضعیف تر را افزایش دهد.
اگر برای درمان آلرژی ها تزریق می کنید یا قبلاً تزریق کرده اید– تاثیر یا عدم تاثیر Stelara بر این موارد شناخته شده نیست.
اگر 65 سال یا بیشتر دارید – ممکن است بیشتر در معرض ابتلا به عفونت ها باشید.
درصورت عدم اطمینان از هر یک از موارد فوق، قبل از مصرف Stelara با پزشک یا داروساز تان مشورت کنید.
کودکان و نوجوانان:
در کودکان 6 سال به بالا مبتلا به پلاک پسوریازیس و آرتریت پسوریاتیک می توان از دارو استلارا استفاده شود که دوز آن بر اساس وزن بیمار توسط پزشک مربوطه تعیین می شود.
در موارد زیر، به پزشک یا داروساز تان را مطلع نمایید:
اگر هر داروهای دیگری مصرف می کنید، اخیراً مصرف کرده اید یا ممکن است مصرف کنید
اگر اخیرا واکسن زده اید یا قرار است واکسن بزنید. هنگام مصرف Stelara، برخی از انواع واکسن ها (واکسن های زنده) نباید تزریق شوند
اگر Stelara را در دوران بارداری دریافت کرده اید، قبل از دریافت هر واکسنی توسط نوزادتان اعم از واکسن های زنده مانند واکسن BCG (برای جلوگیری از سل) پزشک کودک تان را از درمان تان با Stelara مطلع نمایید. درصورتیکه در دوران بارداری Stelara دریافت کرده اید، واکسن های زنده در شش ماه اول بدو تولد برای کودک تان توصیه نمی شود مگر آنکه پزشک کودک تان خلاف آن را توصیه کند.
موارد منع مصرف
درصورت حساسیت به اوستکینوماب یا هر یک از سایر مواد این دارو:
اگر عفونت فعالی دارید که پزشک تان آن را با اهمیت می داند.
اگر درباره موارد فوق تردید دارید، قبل از مصرف Stelara با پزشک یا داروسازتان مشورت کنید.
برخی از بیماران طی درمان با اوستکینوماب واکنش های شبه- لوپوس شامل لوپوس پوست یا سندرم شبه لوپوس را تجربه کرده اند. در صورت تجربه راش (بثورات) قرمز، برجسته و پوسته پوسته گاه با حاشیه تیره تر در نواحی پوستی که در معرض آفتاب قرار دارند یا همراه با درد مفاصل هستند، فوراً به پزشک تان اطلاع دهید.
عوارض جانبی (کودکان، بزرگسالان، سالمندان)
مانند همه داروها، این دارو نیز ممکن است باعث عوارض جانبی گردد اگرچه همه افراد دچار آن نمی شوند.
عوارض جانبی شایع (ممکن است از هر 10 نفر تا 1 نفر را درگیر کند):
- عفونت بینی و گلو (نازوفارنژیت)
- عفونت دستگاه تنفسی فوقانی
- سردرد
- خستگی
- قرمزی محل تزریق
- درد شکم
- آنفلوانزا
- تب
- اسهال
- سینوزیت
- تهوع
گزارش دهی عوارض جانبی:
در صورت مشاهده هر گونه عوارض جانبی، پزشک یا داروساز تان را مطلع نمایید. این امر شامل هر گونه عوارض جانبی احتمالی نیز می گردد که در این بروشور ذکر نشده است. شما با گزارش عوارض جانبی می توانید به ارائه اطلاعات بیشتر درباره ایمنی این دارو کمک کنید.
شرایط نگهداری
- دارو را همیشه دور از دسترس کودکان نگه دارید.
- دارو را در یخچال و در دمای ۲ تا ۸ درجه سلسیوس نگهداری کرده و از یخ زدگی محافظت نمایید.
- سرنگهای از پیش پر شده را برای محافظت در برابر نور،در جعبه بیرونی خود نگهداری کنید.
- قبل از مصرف، از سلامت دارو و صحت بستهبندی آن اطمینان حاصل کنید و در صورت تغییر رنگ و یا آسیب دیدگی، دارو را استفاده نکنید.
ماده موثره
منع رانندگی
شرایط نگهداری
سایر موارد(محتویات بسته و سایر اطلاعات)
درمان بیش از 3 میلیون بیمار
با تــزریق بیــش از 210 مــیلیــون ویــال دارو، در سراسر جـــهان
Auto Immune Disease
برای 25 سال درمسیر درمان بیماری های خود ایمنی با بیماران و توزیع کنندگان دارو در جهان همراه بودهایم
استلارا / Stelara
اسم: اوستکینومب
مکانیسم: داروی سرکوب کننده سیستم ایمنی و مهارکننده فاکتورهای اینترلوکین ۱۲ و ۲۳ (Anti IL 12/23)
اشکال دارویی:
- ویال 130 میلی گرم
- سرنگ از پیش پرشده 45 و 90 میلی گرم
اندیکاسیون:
- بزرگسالان و کودکان 6 سال و به بالا برای آرتریت پسوریاتیک
- بزرگسالان و کودکان 6 سال و به بالا برای پلاک پسوریازیس متوسط تا شدید
- بزرگسالان دارای کرون متوسط تا شدید
- بزرگسالان دارای کولیت اولسراتیو متوسط تا شدید
بیماری پسوریازیس چیست و چگونه درمان میشود؟
پسوریازیس
پسوریازیس (Psoriasis) نوعی اختلال پوستی است که باعث میشود سلول های پوست تا ۱۰ برابر سریعتر از حد طبیعی تکثیر شوند. سلول های پوست معمولاً هر ۱۰ تا ۳۰ روز تعویض میشوند. در این بیماری، سلول های جدید هر ۳ تا ۴ روز رشد میکنند.
این عارضه باعث میشود که روی پوست، لکه های قرمز ناهمواری که با پوسته های سفید پوشیده شدهاند، ایجاد شود. این لکه های پوستی میتوانند در هر جایی از بدن ظاهر شوند، اما بیشتر روی پوست سر، آرنج، زانو و کمر ظاهر میشوند. پسوریازیس، مسری نیست و از فردی به فرد دیگر منتقل نمیشود.
این بیماری در بیشتر افراد، تنها چند ناحیه را تحت تاثیر قرار میدهد اما در موارد شدیدتر، پسوریازیس میتواند قسمت های زیادی از بدن را درگیرکند. طی دوره های این بیماری شاهد چند هفته یا چند ماه شعله ور شدن و فروکش کردن پسوریازیس هستیم.
شیوع پسوریازیس در ایران حدود ۲% کل جمعیت است. این بیماری همواره با بیماریهای دیگری مرتبط است و فرد مبتلا ممکن است علاوه بر پسوریازیس به یکی از بیماریهای زیر نیز مبتلا باشد:
- دیابت نوع دو
- بیماری التهابی روده
- بیماری قلبی
- آرتریت پسوریاتیک
- اضطراب
- افسردگی
درمان پسوریازیس
پسوریازیس یکی از بیماریهای خود ایمنی پوستی است که درمان بهموقع آن میتواند شدت علائم را کاهش داده و از پیشروی و حاد شدن بیماری جلوگیری کند. درمان این بیماری به دوصورت سیستمیک یا موضعی است. اگر این بیماری خفیف باشد بهراحتی با استفاده از درمانهای موضعی مانند مصرف پماد قابل درمان است. در موارد شدیدتر از داروهای سیستمیک و خوراکی استفاده می شود. با مراجعه به پزشک و درمان مناسب، تا حد زیادی می توان علائم آن را حتی در صورت جدی بودن، کنترل کرد.
نمونه های درمان سیستمیک
- متوترکسات یا سیکلوسپورین
- استروئیدها
- رتینوئیدها
- مهارکننده های فسفودی استراز ۴
- بیولوژیکها مانند Infliximab ،Adalimumab ،Ustekinumab

عوامل تشدید بیماری پسوریازیس
- استرس
- جراحتهای پوستی
- مشروبات الکلی
- برخی داروها
- عفونتها
تاثیرات سبک زندگی بر روی بیماری پسوریازیس
برخی از تغییرات سبک زندگی ممکن است به کاهش یا جلوگیری از تشدید پسوریازیس کمک کنند که شامل موارد زیر هستند:
- سالم ماندن، مانند حفظ وزن متوسط، اجتناب از سیگار، کاهش مصرف الکل و داشتن یک رژیم غذایی متعادل
- مرطوب نگه داشتن پوست، مانند استفاده منظم از نرم کننده ها و اجتناب از صابون ها و مواد آرایشی که می توانند پوست را خشک کنند
- استفاده از دفترچه یادداشت برای شناسایی علائم
- اجتناب از محرک های خاص پسوریازیس، مانند برخی غذاها و آب و هوا
- به حداقل رساندن استرس از طریق مدیتیشن، یوگا، روان درمانی یا استراتژی های دیگر
- ورزش منظم
بیماری پسوریازیس چیست و چه علائمی دارد؟
روشهای تشخیص و رویکرد درمانی پسوریازیس چگونه است؟
بیماری آرتریت پسوریاتیک چیست و چگونه درمان میشود؟
آرتریت پسوریاتیک
آرتریت پسوریاتیک نوعی آرتریت است که باعث درد، تورم و سفتی مفاصل در برخی از افراد مبتلا به بیماری مزمن پوستی به نام پسوریازیس می شود. پسوریازیس به صورت پچهایی از پوست قرمز ضخیم و ملتهب که اغلب با فلسهای نقرهای پوشیده میشود، ظاهر میشود. حدود 30 درصد از افراد مبتلا به پسوریازیس به آرتریت پسوریاتیک نیز مبتلا می شوند.
آرتریت پسوریاتیک مردان و زنان را به یک اندازه تحت تأثیر قرار می دهد. اکثر افرادی که به آرتریت پسوریاتیک مبتلا می شوند ابتدا علائم پوستی پسوریازیس و سپس علائم آرتریت را دارند. با این حال، در حدود 15 درصد موارد علائم آرتریت قبل از ظهور پسوریازیس مشاهده می شود. در 15 درصد دیگر از موارد آرتریت پسوریاتیک همزمان با پسوریازیس تشخیص داده می شود.
علائم آرتریت پسوریاتیک عبارتند از:
- درد و حساسیت در مفاصل
- مشکل در حرکت، سفتی در مفاصل یا پشت. حدود نیمی از بیماران دچار سفتی صبحگاهی بیش از 30 دقیقه هستند
- پلاکهای پوستی خشک یا قرمز هستند که معمولاً با فلسهای سفید نقرهای پوشیده شدهاند و ممکن است لبههای برجسته داشته باشند
- ناهنجاریهای ناخن، مانند ناخنهای سوراخدار، تغییر رنگ یا شکنندگی ناخنها
- خستگی نیز در بیماران شایع است
الگوهای آرتریت پسوریاتیک:
آرتریت پسوریاتیک گروه های خاصی از مفاصل را تحت تاثیر قرار می دهد. عبارات زیر برای توصیف الگوهای آرتریت پسوریاتیک استفاده می شوند:
آرتریت دیستال – این نوع آرتریت پسوریاتیک، مفاصل انتهایی (دیستال) انگشتان دست و پا را تحت تاثیر قرار می دهد.
الیگوآرتریت نامتقارن – این نوع آرتریت پسوریاتیک کمتر از پنج مفصل کوچک یا بزرگ بدن را تحت تأثیر قرار می دهد اما لزوماً در هر دو طرف بدن رخ نمی دهد(به عنوان مثال، یک فرد ممکن است درد مفاصل را در یک آرنج تجربه کند اما در دیگری درد نداشته باشد).
پلی آرتریت متقارن – این نوع آرتریت پسوریاتیک پنج یا چند مفصل را در هر دو طرف بدن درگیر می کند. علائمی شبیه به آرتریت روماتوئید ایجاد می کند.
آرتریت موتیلان – این نوع آرتریت پسوریاتیک باعث تغییر شکل مفاصل شده و آنها را از بین می برد که اغلب با کوتاه شدن انگشتان دست یا پای درگیر همراه است
اسپوندیلوآرتریت – این نوع آرتریت پسوریاتیک مفاصل ستون فقرات از جمله مفصل ساکروایلیاک (محل اتصال ستون فقرات به لگن) را درگیر می کند.
درمان:
- داروهای ضد التهابی غیراستروئیدی (NSAIDs): معمولاً از طریق خوراکی مصرف می شوند، مانند ایبوپروفن و ناپروکسن که به کاهش درد کمک می کنند. بسیاری از NSAID های تجویزی نیز می توانند به کاهش التهاب کمک کنند.
- کورتیکواستروئیدها: کورتن ها را می توان از طریق خوراکی مصرف کرد یا در مطب پزشک در داخل مفصل تزریق شود. پزشکان به دلیل عوارض جانبی این دسته از داروها، سعی می کنند آنها را در کمترین دوز و کوتاهترین زمان ممکن تجویز نمایند.
- داروهای ضد روماتیسمی اصلاح کننده بیماری (DMARDs): داروهای قدرتمندی هستند که التهاب را کاهش می دهند و می توانند از بدتر شدن آرتریت پسوریاتیک جلوگیری کنند. DMARD های مرسوم بیشترین استفاده را داشته اند و دارای اثر سرکوب کننده سیستم ایمنی هستند. رایج ترین داروی مورد استفاده، متوترکسات است.
- بیولوژیکها: این داروها، مواد شیمیایی یا مراحل خاصی را در فرآیند التهابی قطع می کنند و معمولاً سریعتر از DMARD های مرسوم عمل می کنند. آنها توسط خود بیمار یا همراه او به صورت زیر جلدی در منزل تزریق می شوند و یا از طریق انفوزیون در مطب پزشک تجویز می گردند (مانند داروهای اینفلکسیمب، آدالیمومب و اتانرسپت، اوستکینومب و سکوکینومب).
- مهارکننده جانوس کیناز (JAK Inhibitor): این داروها مانند داروهای بیولوژیک، مراحل خاصی را در فرآیند التهابی مسدود می کنند، اما این داروها از طریق خوراکی مصرف می شوند (مانند توفاسیتینیب و اوپاداسیتینیب).
- داروی اوستکینومب، علاوه بر درمان آرتریت پسوریاتیک، در درمان کولیت اولسراتیو، کرون و پسوریازیس نیز به کار می رود.
بیماری اسپوندیلیت آنکیلوزان چیست و چگونه درمان میشود؟
اسپوندیلیت آنکیلوزان (Ankylosing Spondylitis)
اسپوندیلیت آنکیلوزان عبارت است از یک بیماری مفصلی پیشرونده، مزمن و خودایمنی که اغلب ستون فقرات و استخوانهای لگن را درگیر میسازد. بیمار به دلیل التهاب و سفتی ستون فقرات ممکن است حالت «خم شدن به جلو» داشته باشد. علائم معمولا در اوایل بزرگسالی شروع می شود. التهاب همچنین می تواند در سایر قسمت های بدن رخ دهد (معمولاً چشم ها).
این بیماری علت شناخته شده ای ندارد اگرچه به نظر می رسد عوامل ژنتیکی در آن دخیل باشند. به ویژه افرادی که دارای ژنی به نام HLA-B27 هستند، در معرض خطر ابتلا به اسپوندیلیت آنکیلوزان هستند. با این حال تنها برخی از افراد دارای این ژن به بیماری مبتلا می شوند.
علائم اولیه اسپوندیلیت آنکیلوزان ممکن است شامل کمردرد و سفتی در ناحیه کمر و باسن باشد، به خصوص هنگام صبح و بعد از دورههای عدم تحرک، گردن درد و خستگی نیز شایع است. با گذشت زمان علائم ممکن است بدتر شود، بهبود یابد یا در فواصل نامنظم متوقف شود.
مناطقی که بیشتر تحت تأثیر قرار می گیرند عبارتند از:
- مفصل بین پایه ستون فقرات و لگن
- مهره ها در قسمت پایین کمر
- مکان هایی که تاندون ها و رباط ها به استخوان ها می چسبند که عمدتاً در ستون فقرات است اما گاهی اوقات نیز در امتداد پشت پاشنه پا می باشد
- غضروف بین استخوان سینه و دنده ها
- مفاصل ران و شانه
در اسپوندیلیت آنکیلوزان شدید، استخوان جدید به عنوان بخشی از تلاش بدن برای التیام تشکیل می شود. این استخوان جدید به تدریج شکاف بین مهره ها را پر می کند و در نهایت بخش هایی از مهره ها را به هم می چسباند و ستون فقرات سفت و غیر قابل انعطاف می شود. فیوژن همچنین می تواند قفسه سینه را سفت کند و ظرفیت و عملکرد ریه را محدود کند.
سایر عوارض ممکن است شامل موارد زیر باشد:
یکی از شایع ترین عوارض اسپوندیلیت آنکیلوزان، یووئیت یا التهاب چشم می باشد که می تواند باعث درد چشم ، حساسیت به نور و تاری دید شود. در صورت بروز این علائم فوراً به پزشک خود مراجعه کنید.
شکستگی های فشاری، استخوان های برخی افراد در مراحل اولیه اسپوندیلیت آنکیلوزان ضعیف می شود. مهره های ضعیف می توانند فشرده شوند و شدت حالت خمیده را افزایش دهند. شکستگی مهره ها می تواند به طناب نخاعی و اعصابی که از ستون فقرات عبور می کنند فشار وارد کند و باعث آسیب آنها شود.
مشکلات قلبی
درمان اسپوندیلیت آنکیلوزان:
هدف از درمان، تسکین درد و سفتی و جلوگیری یا به تاخیر انداختن تغییر شکل ستون فقرات و عوارض بیماری است. درمان اسپوندیلیت آنکیلوزان قبل از ایجاد آسیب غیرقابل برگشت بیماری، بسیار موفق است.
داروهای ضدالتهابی غیراستروئیدی (NSAIDs) مانند ناپروکسن و ایبوپروفن – داروهایی هستند که پزشکان معمولاً برای درمان اسپوندیلوآرتریت محوری استفاده می کنند. این داروها می توانند التهاب، درد و سفتی را تسکین دهند.
اگر داروهای ضدالتهابی غیراستروئیدی مفید نباشند پزشک ممکن است شروع یک داروی فاکتور نکروز دهنده تومور آلفا (آنتی TNF) یا یک مهارکننده اینترلوکین 17 (IL-17) را پیشنهاد کند. این داروها زیر پوست یا از طریق داخل وریدی تزریق می شوند. گزینه دیگر مهارکننده جانوس کیناز (JAK Inhibitor) است (مانند توفاسیتینیب و اوپاداسیتینیب).
نمونه هایی از داروهای نکروز دهنده تومورآلفا (آنتی TNF) عبارتند از: اینفلکسیمب، آدالیمومب و اتانرسپت که در کشور موجود هستند.
بیماری اسپوندلیت انکیلوزان چیست و چگونه درمان میشود؟
بیماری کولیت اولسراتیو چیست و چگونه درمان میشود؟
کولیت اولسراتیو
کولیت اولسراتیو (UC) یک بیماری التهابی مزمن روده بزرگ است که محدود به لایه مخاطی روده بزرگ است. تقریباً همیشه رکتوم را درگیر می کند و ممکن است به صورت پروگزیمال و پیوسته گسترش یابد تا سایر بخش های کولون را درگیر کند( در کولیت اولسراتیو آسیب به صورت پیوسته ظاهر می شود). الگوی فعالیت بیماری با دوره های التهاب فعال متناوب همراه با دوره های بهبودی مشخص می شود.
طبقه بندی کولیت اولسراتیو بر اساس میزان درگیری:
- پروکتیت: التهاب رکتوم
- کولیت سمت چپ: التهابی که تا روده بزرگ نزولی گسترش می یابد
- کولیت گسترده: التهاب نزدیک به کولون نزولی
- پروکتوسیگموئیدیت: التهاب رکتوم و کولون سیگموئید
- پانکولیت: درگیری کل روده بزرگ
ظاهرات بالینی: بیماری کولیت اولسراتیو معمولاً با اسهال همراه است که ممکن است با خون یا غیر خون باشد. حرکات روده مکرر و کم حجم است که در نتیجه التهاب رکتوم است. علائم همراه عبارتند از درد شکمی کولیکی، فوریت، تنسموس و بی اختیاری. در بیماران مبتلا عمدتا بخش دیستال درگیر است و بیمار ممکن است یبوست همراه با ترشح مکرر خون و مخاط داشته باشند.
شروع علائم معمولاً تدریجی است و علائم در طی چند هفته پیشرونده می شود. علائم ممکن است تنها به یک دوره خونریزی مقعدی که هفته ها یا ماه ها قبل از آن رخ داده است محدود شود.
شدت علائم ممکن است از بیماری خفیف با چهار بار مدفوع در روز یا کمتر با یا بدون خون، تا بیماری شدید با بیش از 10 بار مدفوع در روز همراه با کرامپ شدید و خونریزی مداوم متغیر باشد.گاهی ممکن است درد در مفاصل بیمار وجود داشته باشد، چراکه کولیت اولسراتیو ممکن است علاوه بر دستگاه گوارش بر سایر اعضای بدن نیز تأثیر گذاشته و منجر به التهاب مفاصل و مشکلات پوستی نیز بشود.
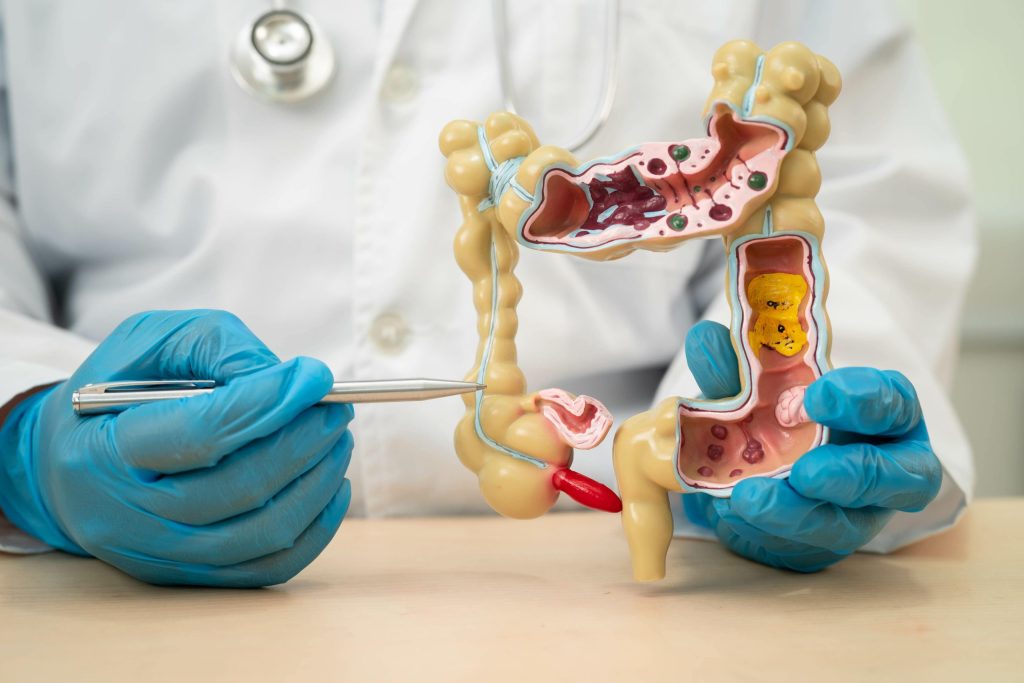
درمان:
هدف از درمان کنترل علائم بیماری و بهبود کیفیت زندگی بیماران است
- آمینوسالیسیلاتها (سولفاسالازین، مزالازین)
- کورتیکواستروئیدها( برای مدت کوتاه استفاده می شوند)
- تعدیل کنندههای سیستم ایمنی (آزاتیوپرین، مرکاپتوپورین)
- داروهای بیولوژیک (اینفلکسیمب، آدالیمومب، اوستکینومب ، ودولیزومب)
- مهارکننده جانوس کیناز (JAK Inhibitor) مانند توفاسیتینیب و اوپاداسیتینیب
- جراحی
داروی اوستکینومب، علاوه بر درمان کولیت اولسراتیو، در درمان کرون ، پسوریازیس و آرتریت پسوریاتیک نیز به کار می رود.
بیماری کرون چیست و چگونه درمان میشود؟
بیماری کرون
بیماری کرون یک بیماری التهابی با علت ناشناخته است که می تواند هر بخشی از دستگاه گوارش از دهان تا ناحیه پری آنال را تحت تاثیر قرار دهد. ماهیت ترانس مورال آن همراه با تنوع درگیری روده ای (یعنی کدام بخش روده تحت تاثیر قرار می گیرد) و تظاهرات سیستمیک و خارج روده ای، باعث ایجاد طیفی از تظاهرات بالینی و عواقب طولانی مدت می شود.
بطور کلی در بیماری کرون ممکن است تمام لایه های روده ملتهب شده و همراه با زخم باشند و التهاب می تواند در هر نقطه از روده رخ دهد. روده بیمار مبتلا به کرون می تواند در بین قسمتهای بیمار و آسیب دیده، قسمتهای سالم و طبیعی نیز داشته باشد.
الگوهای بیماری کرون به شرح زیر است:
- تقریباً 80 درصد بیماران درگیری روده کوچک (معمولاً در ایلئوم دیستال) دارند و یک سوم بیماران منحصراً ایلیت دارند.
- تقریبا 50 درصد بیماران مبتلا به ایلئوکولیت هستند که به درگیری ایلئوم و کولون اشاره دارد.
- تقریباً 20 درصد بیماری محدود به روده بزرگ است.
- تقریبا یک سوم بیماران بیماری پری آنال دارند.
علائم کرون به این شرح است:
- اسهال مزمن
- تب
- درد شکم و نفخ
- شقاق مقعدی
- خون در مدفوع، یا خونریزی دستگاه گوارش هنگام دفع مدفوع
- بیاشتهایی و کاهش وزن
- دفع ناقص، افزایش تعداد اجابت مزاج و بیاختیاری مدفوع
- آبسه و فیستول مقعد
- آرتریت (التهاب مفاصل)
- ضایعات پوستی
- کم خونی
- خارش پوست
- التهاب چشم
- زخم دهان
- احساس خستگی
- راش (دانه هایی مانند جوش که نوعی از بثورات پوستی به شمار می روند.)
- اریتم گرهی (تشکیل گره هایی قرمز رنگ بر روی ساق پا می باشد.)
- تنگی یا انسداد روده
درمان
- داروهای ضد التهاب
- کورتیکواستروئیدها
- داروهای تعدیلکننده سیستم ایمنی (آزاتیوپرین، مرکاپتوپورین)
- آنتیبیوتیکها
- داروهای ضد اسهال
- داروهای بیولوژیک (اینفلکسیمب، آدالیمومب، اوستکینومب، ودولیزومب)
- مهارکننده جانوس کیناز (JAK Inhibitor) مانند اوپاداسیتینیب
- جراحی
داروی اوستکینومب، علاوه بر درمان کرون، در درمان کولیت اولسراتیو، پسوریازیس و آرتریت پسوریاتیک نیز به کار میرود.
بیماری آرتریت روماتوئید چیست و چگونه درمان میشود؟
آرتریت روماتوئید
آرتریت روماتوئید یک بیماری خود ایمنی سیستمیک است، به این معنی که کل بدن را تحت تأثیر قرار میدهد. این اتفاق زمانی رخ میدهد که سیستم ایمنی بدن افراد، بافتهای سالم بدن را به عنوان عوامل خارجی مهاجم اشتباه میگیرد. با پاسخ سیستم ایمنی بدن در برابر این عوامل، التهاب در بافت یا اندام مورد هدف رخ میدهد. در مورد آرتریت روماتوئید، این اندامها میتوانند مفاصل، ریهها، چشمها و یا قلب باشند.
هنوز مشخص نیست چه چیزی باعث ایجاد اختلال در عملکرد سیستم ایمنی بدن میشود. به نظر میرسد که در برخی از افراد، یک سری عوامل ژنتیکی وجود دارد که احتمال بروز این اختلال را بیشتر میکند.
در بیماری آرتریت روماتوئید، آنتی بادیهای سیستم ایمنی به سینوویوم که همان پوشش صاف و صیقلی روی مفصل است حمله میکنند. وقتی این اتفاق میافتد، درد و التهاب ایجاد میشود.درگیری معمولا در مفاصل کوچک محیطی شروع می شود و اغلب متقارن است.التهاب به مرور زمان منجر به تخریب مفصل با فرسایش غضروف و استخوان می شود.
آرتریت روماتوئید (RA) با طول مدت کمتر از 6 ماه، به عنوان RA اولیه خوانده می شود به طور کلی، هدف از درمان در بیماران مبتلا به RA، تشخیص زودهنگام و شروع سریع درمان برای جلوگیری از آسیب غیرقابل برگشت مفاصل است.
علائم آرتریت روماتوئید شامل موارد زیر میباشند:
- درد، تورم و خشکی در بیش از یک مفصل
- درگیری دو مفصل متقارن
- تغییر شکل مفصل
- عدم ثبات در هنگام راه رفتن
- احساس ناخوشی عمومی
- تب
- از دست دادن عملکرد و تحرک
- کاهش وزن
- ضعف
درمان:
داروهای ضد روماتوئید اصلاح کننده بیماری (DMARDs) که معمولاً در درمان RA استفاده می شوند شامل متوترکسات، هیدروکسی کلروکین، سولفاسالازین و لفلونوماید هستند.
از دیگر داروهای موجود در درمان RA عبارتند از، عوامل آنتی TNF که شامل اینفلکسیمب، آدالیمومب و اتانرسپت هستند.
آنتی بادی مونوکلونال ضد CD20 سلول B مانند ریتوکسیماب دسته دیگری است که در درمان این بیماری به کار می رود.
گزینه دیگر، مهارکننده جانوس کیناز (JAK Inhibitor) است که شامل توفاسیتینیب و باریسیتینیب و اوپاداسیتینیب می باشند.
بیماری آرتریت چیست و شیوع آن در دنیا به چه میزان است؟
استلارا (STELARA)
استلارا (STELARA) چیست و چگونه اثر میکند؟
استلارا یک داروی بیولوژیک است که فقط با نسخه پزشک تجویز میشود.
داروهای بیولوژیک معمولاً از پروتئینها، ژنها یا آنتیبادیها ساخته میشوند. بعضی از آنها طوری طراحی شدهاند که آنزیمها یا پروتئینهایی را هدف بگیرند که ممکن است باعث بروز التهاب شوند مثل التهابی که گمان میرود عامل اصلی علائم بیماری کرون باشد.
اما استلارا عملکرد متفاوتی دارد.
در بدن انسان، پروتئینهای مختلفی وجود دارند که در روند التهاب نقش دارند. در افراد مبتلا به بیماری کرون، معمولاً میزان دو پروتئین خاص به نامهای IL-12 و IL-23 بالاتر از حد طبیعی است.
استلارا تنها دارویی است که توسط سازمان غذا و داروی آمریکا (FDA) تأیید شده و به طور خاص این دو پروتئین، یعنی IL-12 وIL-23 را هدف قرار میدهد.
اندیکاسیون های مورد استفاده برای Stelara چیست؟
- کرون متوسط تا شدید (CD): بزرگسالان (افراد 18 سال و به بالا)
- کولیت اولسراتیو متوسط تا شدید (UC): بزرگسالان (افراد 18 سال و به بالا)
- پلاک پسوریازیس(PsO): کودکان(6 سال و به بالا) و بزرگسالان (افراد 18 سال و به بالا)
- آرتریت پسوریاتیک (PsA): کودکان(6 سال و به بالا) و بزرگسالان (افراد 18 سال و به بالا)
دوز مصرفی استلارا (Stelara)
دوز مصرفی استلارا (Stelara) برای کرون (CD) و کولیت اولسراتیو (UC) بهصورت یک جدول آورده شده است:
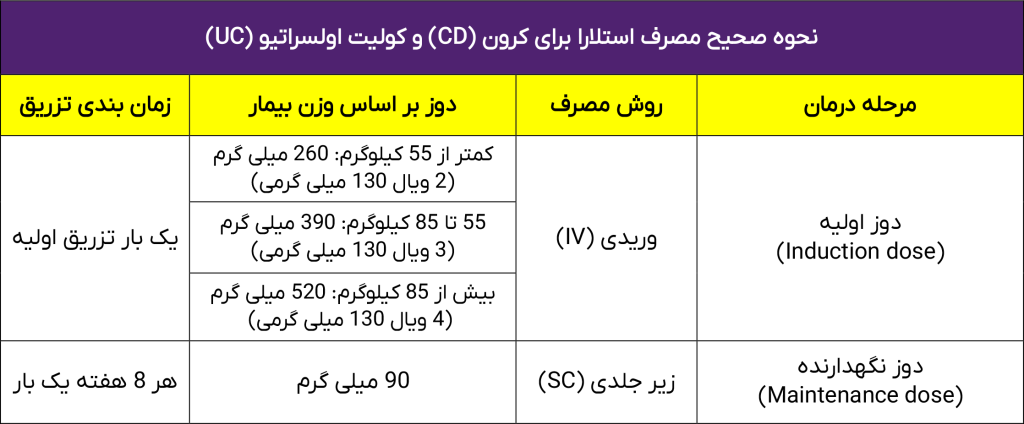
توجه: دوز اولیه داروی استلارا که به صورت وریدی (IV) تزریق میشود، باید حتماً در بیمارستان یا مراکز درمانی معتبر و تحت نظر کادر پزشکی آموزشدیده انجام شود تا ایمنی و اثربخشی درمان تضمین شود.
دوز مصرفی استلارا (Stelara) برای پلاک پسوریازیس (PsO) و آرتریت پسوریاتیک (PsA) بهصورت یک جدول آورده شده است:
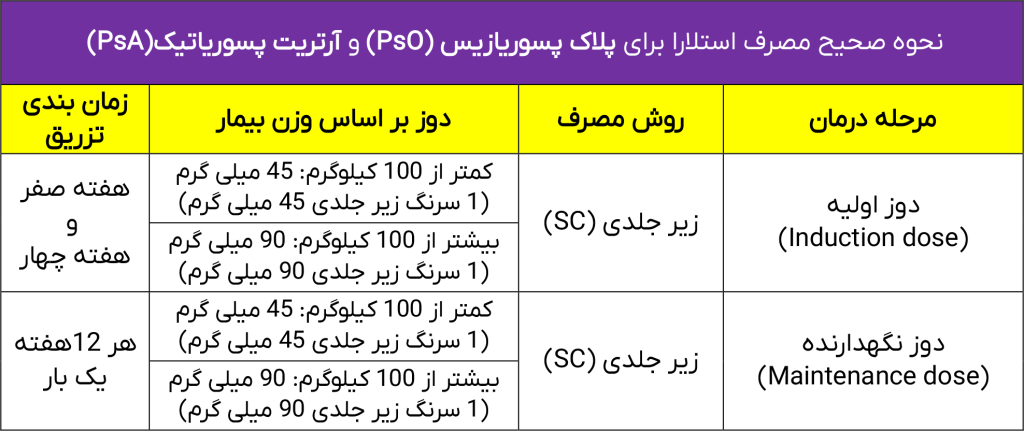
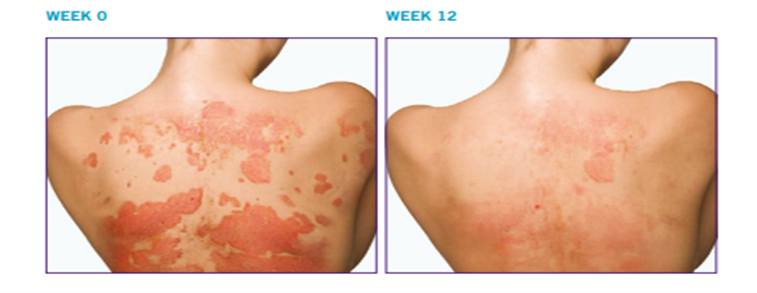
نکته: در یک مطالعه بالینی، ۷۱ درصد از بزرگسالان مبتلا به پلاک پسوریازیس پس از دریافت داروی استلارا، در هفته دوازدهم شاهد بهبود قابل توجه و وضوح بیشتر پوست خود بودند.
نحوه تزریق و نگهداری داروی استلارا
نحوه نگهداری داروی استلارا (Stelara) :
- سرنگها یا ویالهای دارو را در یخچال و در دمای ۲ تا ۸ درجه سانتیگراد نگهداری کنید.
❌ هرگز در فریزر قرار ندهید.
- سرنگها یا ویالهای از پیش پرشده را در جعبه بیرونی خود نگه دارید تا از نور محافظت شوند.
- دارو را تکان ندهید، زیرا این کار ممکن است باعث آسیب به ترکیب دارو شود.
- حدود ۳۰ دقیقه قبل از تزریق، دارو را از یخچال خارج کنید تا به دمای اتاق برسد.
- هر مقدار از داروی باقیمانده در ویال یا سرنگ که استفاده نشده است، نباید مجدداً مصرف شود و باید دور ریخته شود.
- اگر داروی استلارا از طریق داروخانه پستی یا پیک برای شما ارسال شده است، آن را در جعبه اصلی خود نگه دارید، اما از جعبه خنک نگهدارنده (Cold Chain Box) که در آن تحویل داده شده خارج کنید و سپس در یخچال قرار دهید.
- بهتر است دارو را در قسمت اصلی یخچال و دور از درِ یخچال یا دریچههای خنککننده نگهداری کنید.
- داروی استلارا را دور از دید و دسترس کودکان نگه دارید.
نحوه تزریق داروی استلارا (Stelara):
محل تزریق خود را انتخاب و آماده کنید:
- دستهای خود را بشویید و محل تزریق را با پد الکلی پاک کنید.
قبل از انجام تزریق، دیگر به این ناحیه دست نزنید. - محلهای مناسب برای تزریق:
- بالای ران
- شکم، حدود ۵ سانتیمتر دورتر از ناف
- بالا بازو (در صورتی که تزریق توسط مراقب انجام شود)